İçerik
Kolesteatom: Bu enfeksiyonun tanımı ve gözden geçirilmesi
Kolesteatom, kulak zarının arkasında yer alan epidermal hücrelerden oluşan ve orta kulağın yapılarını yavaş yavaş istila eden ve yavaş yavaş onlara zarar veren bir kitleden oluşur. Kolesteatom çoğunlukla fark edilmeyen kronik bir enfeksiyonu takip eder. Zamanında tedavi edilmezse orta kulağı tahrip edebilir ve sağırlığa, enfeksiyona veya yüz felcine yol açabilir. Ayrıca iç kulağa yayılabilir ve baş dönmesine, hatta beyin yapılarına (menenjit, apse) neden olabilir. Tanı, dış kulak yolunda beyazımsı bir kitlenin gösterilmesine dayanır. Kaya taraması, bu kütlenin kulak yapıları içindeki uzantısını vurgulayarak değerlendirmeyi tamamlar. Kolesteatom hızlı tedavi gerektirir. Bu, ameliyat sırasında kulağın arkasından geçerek tamamen çıkarılır. Tekrarlama olmamasını sağlamak ve kemikçikleri uzaktan yeniden yapılandırmak için ikinci bir cerrahi müdahale endike olabilir.
Kolesteatom nedir?
Kolesteatom, ilk olarak 1683 yılında, hastalıkların tanı ve tedavisinde uzmanlaşmış tıp dalı olan otolojinin babası Joseph Duverney tarafından “kulak çürüğü” adı altında tanımlanmıştır. insan kulağının.
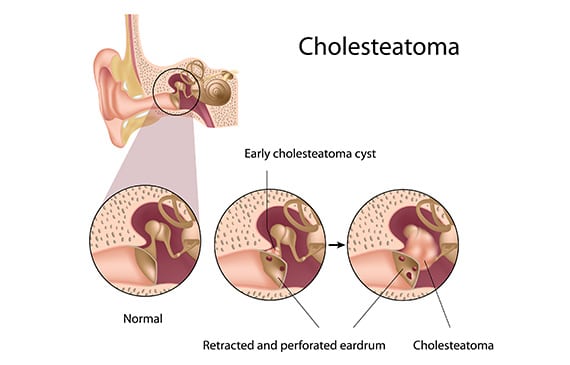
Kolesteatom, orta kulak boşluklarının içinde, kulak zarında, timpanik membranın arkasında ve/veya mastoidde, normalde deriden yoksun olan epidermisin yani cildin varlığı ile tanımlanır.
Bir kist veya cilt pullarıyla dolu bir cep gibi görünen bu cilt birikmesi, giderek boyut olarak büyüyerek kronik orta kulak enfeksiyonuna ve çevresindeki kemik yapılarının tahrip olmasına neden olacaktır. Bu nedenle kolesteatoma tehlikeli kronik otitis denir.
İki tip kolesteatom vardır:
- Edinilmiş kolesteatom: Bu en yaygın şeklidir. Mastoidi ve orta kulağı kademeli olarak istila edecek ve onunla temas eden yapıları yok edecek olan kulak zarının bir geri çekme cebinden oluşur;
- konjenital kolesteatom: bu, kolesteatom vakalarının %2 ila %4'ünü temsil eder. Orta kulaktaki embriyolojik bir deri kalıntısından gelir. Bu dinlenme, yavaş yavaş orta kulakta, genellikle ön kısımda birikecek ve ilk olarak, çoğunlukla çocuklarda veya genç erişkinlerde, kulak zarının arkasında sağlam kalan küçük bir beyazımsı görünüm kitlesi oluşturacak yeni cilt döküntüleri üretecektir. özel semptomlar. Tespit edilmediği takdirde, bu kitle yavaş yavaş büyüyecek ve edinilmiş bir kolesteatom gibi davranarak işitme kaybına ve ardından kulakta oluşan hasara bağlı olarak başka semptomlara neden olacaktır. Kolesteatom akıntıya neden olduğunda, zaten ileri bir aşamaya ulaşmıştır.
Kolesteatomun nedenleri nelerdir?
Kolesteatom, timpanik retraksiyon cebinden sorumlu östaki borusunun arızalanması nedeniyle en sık tekrarlayan kulak enfeksiyonlarını takip eder. Bu durumda, kolesteatom, kararsız bir geri çekme cebi evriminin doruk noktasına tekabül eder.
Kolesteatomun diğer daha az yaygın nedenleri şunlardır:
- kulak zarının travmatik delinmesi;
- kaya kırığı gibi kulak travması;
- timpanoplasti veya otoskleroz cerrahisi gibi kulak cerrahisi.
Son olarak, daha nadiren, konjenital kolesteatom durumunda doğumdan itibaren mevcut olabilir.
Kolesteatomun belirtileri nelerdir?
Kolesteatom şunlardan sorumludur:
- tıkalı kulak hissi;
- yetişkinlerde veya çocuklarda tekrarlayan tek taraflı otitis;
- Tekrarlayan tek taraflı kulak akıntısı, yani kronik pürülan kulak akıntısı, sarımsı renkli ve kötü kokulu ("eski peynir" kokusu), tıbbi tedavi veya önlemle sakinleştirilmemiş katı su;
- kulakta ağrı olan kulak ağrısı;
- otoraji, yani kulaktan kanama;
- kulak zarının inflamatuar polipleri;
- İşitmede ilerleyici azalma: İster başlangıçta ortaya çıksın ister değişken evrimde olsun, işitme bozukluğu genellikle sadece bir kulağı ilgilendirir, ancak iki taraflı olabilir. Bu sağırlık kendini önce seröz otit şeklinde gösterir. Kolesteatoma dönüşen retraksiyon cebi ile temas halinde olan kemikçik zincirinin yavaş kemik yıkımının bir sonucu olarak kötüleşebilir. Son olarak, uzun vadede kolesteatomun büyümesi iç kulağı tahrip edebilir ve bu nedenle tam sağırlık veya kopozdan sorumlu olabilir;
- yüz felci: seyrek olarak, kolesteatom ile temas halinde olan yüz sinirinin acı çekmesine karşılık gelir;
- baş dönmesi hissi ve denge bozuklukları: seyrek olarak, bunlar kolesteatom tarafından iç kulağın açılmasıyla bağlantılıdır;
- Kulağa yakın temporal beyin bölgesinde kolesteatom gelişimini takiben mastoidit, menenjit veya beyin apsesi gibi nadir görülen ciddi enfeksiyonlar.
Kolesteatom nasıl tespit edilir?
Kolesteatom tanısı aşağıdakilere dayanmaktadır:
- otoskopi, yani klinik muayene, uzman KBB uzmanı tarafından, kulaktan akıntı, otit, retraksiyon cebi veya deri kisti teşhisini mümkün kılan, mikroskop kullanılarak gerçekleştirilen klinik muayenedir. kolesteatom varlığı;
- bir odyogram veya işitme ölçümü. Hastalığın başlangıcında, işitme bozukluğu esas olarak orta kulakta bulunur. Bu nedenle klasik olarak kulak zarının modifikasyonuna veya orta kulaktaki kemikçik zincirinin ilerleyici yıkımına bağlı saf iletim tipi işitme kaybı tespit edilir. İç kulağı test eden kemik iletim eğrisi kesinlikle normaldir. Yavaş yavaş, zamanla ve kolesteatomun büyümesiyle, “karışık” sağırlıktan (iletken işitme kaybıyla ilişkili sensörinöral işitme kaybı) sorumlu olan ve yıkımın başlaması lehine olan kemik iletiminde bir azalma görünebilir. gecikmeden tedavi gerektiren iç kulak;
- bir kaya taraması: cerrahi tedavi için sistematik olarak talep edilmelidir. Bu radyolojik inceleme, temasta kemik yıkımı varlığı ile orta kulak kompartmanlarında dışbükey kenarlı bir opaklığı görselleştirerek, kolesteatom tanısını doğrulamayı, uzantısını belirlemeyi ve olası komplikasyonları araştırmayı mümkün kılar;
- özellikle tedavi sonrası nüks şüphesi varsa MR istenebilir.
Kolesteatom nasıl tedavi edilir?
Kolesteatom tanısı doğrulandığında, mümkün olan tek tedavi ameliyatla çıkarılmasıdır.
Müdahalenin amaçları
Müdahalenin amacı, orta kulaktaki konumu izin veriyorsa, işitme, denge ve yüz fonksiyonunu korurken veya geliştirirken kolesteatomun total ablasyonunu gerçekleştirmektir. Kolesteatomun çıkarılması ile ilgili gereksinimler bazen işitmenin korunmasının veya iyileştirilmesinin imkansızlığını, hatta ameliyat sonrası işitmenin bozulmasını açıklayabilir.
Birkaç tür cerrahi müdahale yapılabilir:
- kapalı teknikte timpanoplasti;
- açık teknikte timpanoplasti;
- petro-mastoid girinti.
Bu farklı teknikler arasındaki seçime KBB cerrahı ile karar verilir ve tartışılır. Birkaç faktöre bağlıdır:
- kolesteatomun uzantısı;
- işitme durumu;
- anatomik konformasyon;
- su aktivitelerine devam etme arzusu;
- tıbbi gözetim olanakları;
- operasyonel risk vb.
Müdahalenin yapılması
Bu, genel anestezi altında, retro-kulaktan yani kulağın arkasından, birkaç günlük kısa bir hastanede kalış sırasında gerçekleştirilir. Operasyon boyunca fasiyal sinir sürekli izlenir. Müdahale, anatomik-patolojik incelemeye gönderilen kolesteatomun çıkarılmasından sonra, mümkün olduğunca az kalıntı bırakmak ve kulak zarının tragal bölgeden yani işitsel kanalın önünden alınan kıkırdak ile yeniden oluşturulmasını içerir. dış veya kulak kepçesinin konkasının arkasında.
Nekahat dönemi ve ameliyat sonrası takip
Kolesteatoma bağlı kemik zincirlerinin hasar görmesi durumunda, eğer kulak çok enfeksiyon kapmamışsa, bu ilk cerrahi müdahale sırasında tahrip olan kemikçik protezle değiştirilerek işitmenin yeniden yapılandırılması yapılır.
Kolesteatomun tekrarlama potansiyelinin yüksek olması nedeniyle klinik ve radyolojik izleme (BT taraması ve MRI) düzenli olarak yapılmalıdır. Ameliyattan 6 ay sonra hastayı tekrar görmek ve sistematik olarak 1 yılda bir görüntüleme tetkiki planlamak gerekir. İşitmede düzelme olmaması, şüpheli radyolojik görüntü veya rekürrens, anormal otoskopi veya tatmin edici rekonstrüksiyona rağmen işitmede bozulma olması durumunda ikinci bir cerrahi müdahale gerekir. Rezidüel kolesteatom olup olmadığını kontrol etmek ve işitmeyi iyileştirmeye çalışmak için ilkinden 9 ila 18 ay sonra planlama yapmak.
Planlanacak ikinci bir müdahale olmaması durumunda, birkaç yıl boyunca yıllık klinik izleme yapılır. Son cerrahi müdahaleden sonra 5 yıldan fazla nüks olmaması durumunda kesin kür düşünülür.