İçerik
İdiyopatik fibrozan alveolit (IFA), akciğerlerin interstisyumunun diğer patolojileri arasında en az çalışılanlardan biri olmaya devam eden bir hastalıktır. Bu tip alveolit ile pulmoner interstisyumun iltihaplanması, fibrozu ile ortaya çıkar. Hava yolları, akciğer parankimi dahil olmak üzere acı çeker. Bu, solunum organlarının durumunu olumsuz etkiler, kısıtlayıcı değişikliklerine, gaz değişiminin bozulmasına ve ölüme neden olan solunum yetmezliğine yol açar.
İdiyopatik fibrozan alveolit ayrıca idiyopatik pulmoner fibroz olarak da adlandırılır. Bu terminoloji, esas olarak İngiliz uzmanlar (idiyopatik pulmoner fibroz) ve ayrıca Alman göğüs hastalıkları uzmanları (idiopa-thische Lungenfibrose) tarafından kullanılmaktadır. Birleşik Krallık'ta ELISA'ya "kriptojenik fibrozan alveolit" (kriptojenik fibrozan alveolit) denir.
"Kriptojenik" ve "idiyopatik" terimlerinin bazı farklılıkları vardır, ancak artık birbirinin yerine kullanılmaktadır. Bu kelimelerin her ikisi de, hastalığın nedeninin belirsiz kaldığı anlamına gelir.
Epidemiyoloji ve risk faktörleri
Hastalığın prevalansını yansıtan istatistiksel bilgiler çok çelişkilidir. Bu tür tutarsızlıkların, yalnızca idiyopatik fibrozan alveoliti olan hastaların değil, aynı zamanda diğer idiyopatik interstisyel pnömonileri (IIP) olan hastaların dahil edilmesinden kaynaklandığı varsayılmaktadır.
100 erkekten 000 kişi patoloji yaşıyor ve 20 kadından 100 kişi. Bir yılda her 000 erkekten 13 kişi ve her 100 kadından 000 kişi hastalanıyor.
İdiyopatik alveolitin nedenleri şu anda bilinmemekle birlikte, bilim adamları hastalığın kökeninin gerçek doğasını bulmaya çalışmaktan vazgeçmiyorlar. Bir kişinin akciğerlerde fibröz doku oluşumuna kalıtsal bir yatkınlığı olduğunda, patolojinin genetik bir temeli olduğu varsayımı vardır. Bu, solunum sistemi hücrelerindeki herhangi bir hasara yanıt olarak gerçekleşir. Bilim adamları, kan akrabalarında bu hastalık izlendiğinde, bu hipotezi bir aile öyküsü ile doğrulamaktadır. Ayrıca, hastalığın genetik temeli lehine, pulmoner fibrozun, örneğin Gaucher hastalığı gibi kalıtsal patolojileri olan hastalarda sıklıkla kendini göstermesi gerçeğidir.
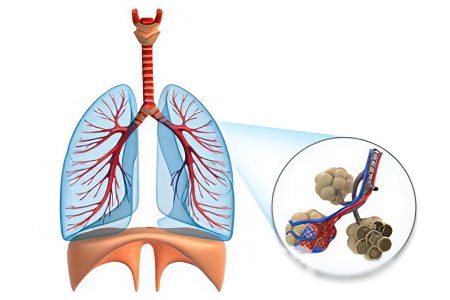
Akciğerlerdeki yapısal değişiklikler

İdiyopatik fibrozan alveolitin morfolojik tablosunun ana özellikleri şunlardır:
Pulmoner parankimde yoğun fibroz varlığı.
Morfolojik değişiklikler yamalı heterojen tipe göre dağılır. Bu tür lekelenme, akciğerlerde sağlıklı ve hasarlı doku alanlarının değişmesinden kaynaklanmaktadır. Değişiklikler lifli, kistik ve interstisyel enflamasyon şeklinde olabilir.
Asinusun üst kısmı, inflamatuar sürecin erken safhalarında yer alır.
Genel olarak, idiyopatik fibrozan alveolitte akciğer dokusunun histolojisi, interstisyel pnömonidekine benzer bir tabloya benzer.
İdiyopatik fibrozan alveolit belirtileri

Çoğu zaman, fibrozan idiyopatik alveolit, 50 yaşından büyük hastalarda teşhis edilir. Erkekler kadınlardan daha sık hastalanır. Yaklaşık oran 1,7:1'dir.
Hastalar sürekli artan nefes darlığı gösterirler. Hasta derin bir nefes alamıyor (inspiratuar dispne), balgamsız kuru bir öksürük musallat oluyor. İdiyopatik fibrozan alveoliti olan tüm hastalarda dispne görülür.
Nefes darlığı ne kadar güçlüyse, hastalığın seyri o kadar şiddetlidir. Bir kez ortaya çıktıktan sonra artık geçmez, yalnızca ilerler. Üstelik oluşumu günün saatine, ortam sıcaklığına ve diğer faktörlere bağlı değildir. Hastalarda inspiratuar fazların yanı sıra ekspirasyon fazları da kısalır. Bu nedenle bu tür hastaların solunumu hızlıdır. Her birinde hiperventilasyon sendromu var.
Bir kişi derin bir nefes almak isterse, bu öksürüğe yol açar. Bununla birlikte, tüm hastalarda öksürük gelişmez, bu nedenle teşhis açısından önemli değildir. Genellikle ELISA ile karıştırılan kronik obstrüktif akciğer hastalığı olan kişilerde öksürük her zaman mevcut olacaktır. Hastalık ilerledikçe nefes darlığı kişinin sakat kalmasına neden olur. Uzun bir cümle söyleme yeteneğini kaybeder, yürüyemez ve kendi başına bakamaz.
Patolojinin manifestosu neredeyse hiç fark edilmiyor. Bazı hastalar, SARS tipine göre içlerinde fibrozan alveolit gelişmeye başladığını belirtiyor. Bu nedenle, bazı bilim adamları hastalığın viral bir yapıya sahip olabileceğini öne sürüyorlar. Patoloji yavaş geliştiği için kişinin nefes darlığına uyum sağlamak için zamanı olur. İnsanlar farkında olmadan aktivitelerini azaltır ve daha pasif bir hayata geçerler.
Üretken bir öksürük, yani balgam üretiminin eşlik ettiği bir öksürük, hastaların en fazla %20'sinde gelişir. Mukus, özellikle şiddetli idiyopatik fibrozan alveolitten muzdarip hastalarda irin içerebilir. Bu işaret, bakteriyel bir enfeksiyonun eklendiğini gösterdiği için tehlikelidir.
Vücut ısısında artış ve balgamda kan görülmesi bu hastalık için tipik değildir. Doktor akciğerleri dinlerken inspirasyonun sonunda oluşan krepiti oskülte eder. Balgamda kan görülürse, hasta akciğer kanseri muayenesi için sevk edilmelidir. ELISA'lı hastalarda bu hastalık, sigara içenlerde bile sağlıklı insanlara göre 4-12 kat daha sık teşhis edilir.
ELISA'nın diğer semptomları şunları içerir:
Eklem ağrısı.
Kas ağrıları.
Bagetlere benzemeye başlayan tırnak falanjlarının şekil bozuklukları. Bu semptom hastaların% 70'inde görülür.
İnhalasyonun sonunda krepitasyonlar daha yoğun hale gelir ve başlangıçta daha yumuşak olurlar. Uzmanlar, son krepiti selofanın çıtırtısına veya bir fermuar açıldığında çıkan sese benzetir.
Hastalığın gelişiminin erken bir aşamasında, esas olarak arka bazal bölgelerde krepitasyonlar duyulursa, o zaman ilerledikçe akciğerlerin tüm yüzeyinde gıcırtılar duyulacaktır. Nefesin sonunda değil, tüm uzunluğu boyunca. Hastalık yeni gelişmeye başladığında, gövde öne doğru eğildiğinde krepitasyon olmayabilir.
Hastaların en fazla %10'unda kuru raller duyulur. En yaygın nedeni bronşittir. Hastalığın daha da gelişmesi, solunum yetmezliği semptomlarına, kor pulmonale gelişimine yol açar. Cildin rengi kül-siyanotik bir renk alır, pulmoner arter üzerindeki 2. ton yoğunlaşır, kalp atışı hızlanır, servikal damarlar şişer, uzuvlar şişer. Hastalığın son aşaması, bir kişinin kaşeksi gelişimine kadar belirgin bir kilo kaybına yol açar.
İdiyopatik fibrozan alveolit teşhisi
Bu noktada idiyopatik fibrozan alveoliti teşhis etme yöntemleri revize edilmiştir. Açık akciğer biyopsisi gibi bir araştırma tekniği en güvenilir sonucu vermesine ve teşhisin "altın standardı" olarak kabul edilmesine rağmen, her zaman uygulanmaz.
Bu, açık akciğer biyopsisinin aşağıdakiler dahil önemli dezavantajlarından kaynaklanmaktadır: prosedür invazivdir, pahalıdır, uygulandıktan sonra hasta iyileşene kadar tedavinin ertelenmesi gerekecektir. Ayrıca birkaç kez biyopsi yapmak mümkün olmayacaktır. İnsan sağlığının durumu buna izin vermediği için hastaların belirli bir kısmının bunu yapması tamamen imkansızdır.
İdiyopatik fibrozan alveoliti saptamak için geliştirilmiş temel tanı kriterleri şunlardır:
Akciğerlerin interstisyumunun diğer patolojileri hariçtir. Bu, ilaç alımı, zararlı maddelerin solunması, bağ dokusunda sistemik hasar ile tetiklenebilecek hastalıkları ifade eder.
Dış solunumun işlevi azalır, akciğerlerdeki gaz değişimi bozulur.
BT taraması sırasında akciğerlerin bazal bölümlerinde bilateral mesh değişiklikleri saptanır.
Transbronşiyal biyopsi veya bronkoalveolar lavajdan sonra diğer hastalıklar doğrulanmamıştır.
Ek teşhis kriterleri şunları içerir:
Hasta 50 yaşın üzerindedir.
Nefes darlığı hasta için farkedilemez bir şekilde oluşur, fiziksel eforla artar.
Hastalığın uzun bir seyri vardır (3 ay veya daha fazla).
Akciğerlerin bazal bölgelerinde krepitus duyulur.
Doktorun teşhis koyabilmesi için 4 ana kriter ve 3 ek kriterin teyidini bulması gerekir. Klinik kriterlerin değerlendirilmesi, ELISA'yı %97'ye varan yüksek bir olasılıkla belirlemeyi mümkün kılar (veriler Raghu ve ark. tarafından sağlanır), ancak kriterlerin hassasiyeti %62'ye eşittir. Bu nedenle, hastaların yaklaşık üçte birinin hala akciğer biyopsisi yapması gerekiyor.
Yüksek hassasiyetli bilgisayarlı tomografi, akciğer muayenesinin kalitesini artırarak ELISA ve benzeri diğer patolojilerin teşhisini kolaylaştırır. Araştırma değeri %90'a eşittir. Birçok uzman, yüksek hassasiyetli tomografinin idiyopatik alveolitin karakteristik değişikliklerini ortaya çıkarması koşuluyla, biyopsiyi tamamen terk etmekte ısrar ediyor. Bu durumda, “petek” akciğerinden (etkilenen bölge% 25 olduğunda) ve ayrıca fibroz varlığının histolojik doğrulanmasından bahsediyoruz.
Laboratuvar teşhislerinin patoloji tespiti açısından küresel bir önemi yoktur.
Elde edilen analizlerin temel özellikleri:
ESR'de orta derecede artış (hastaların %90'ında teşhis edilir). ESR önemli ölçüde artarsa, bu kanserli bir tümörü veya akut bir enfeksiyonu gösterebilir.
Artan kriyoglobulinler ve immünoglobulinler (hastaların %30-40'ında).
Antinükleer ve romatoid faktörlerde artış, ancak sistemik patolojiyi ortaya çıkarmadan (hastaların %20-30'unda).
Alveolar makrofajların ve tip 2 alveositlerin artan aktivitesine bağlı olarak toplam laktat dehidrojenazın serum seviyesinde bir artış.
Artan hematokrit ve kırmızı kan hücreleri.
Lökosit seviyesinde bir artış. Bu gösterge, bir enfeksiyon belirtisi veya glukokortikosteroid almanın bir işareti olabilir.
Fibröz alveolit, akciğerlerin işleyişinde bozukluklara yol açtığından, hacimlerinin, yani vital kapasitelerinin, toplam kapasitelerinin, rezidüel hacimlerinin ve fonksiyonel rezidüel kapasitelerinin değerlendirilmesi önemlidir. Testi yaparken, Tiffno katsayısı normal aralıkta olacak, hatta artacaktır. Basınç-hacim eğrisinin analizi sağa ve aşağı kaymasını gösterecektir. Bu, akciğerlerin uzayabilirliğinin azaldığını ve hacimlerinin azaldığını gösterir.
Açıklanan test oldukça hassastır, bu nedenle diğer çalışmalar henüz herhangi bir değişiklik tespit edemediğinde patolojinin erken teşhisi için kullanılabilir. Örneğin, istirahatte yapılan bir kan gazı testi herhangi bir anormallik ortaya çıkarmaz. Arteriyel kandaki kısmi oksijen geriliminde bir azalma sadece fiziksel efor sırasında gözlenir.
Gelecekte, hipoksemi istirahatte bile mevcut olacak ve buna hipokapni eşlik edecektir. Hiperkapni sadece hastalığın son aşamasında gelişir.
Radyografi yapılırken, çoğunlukla retiküler veya retikülonodüler tipteki değişiklikleri görselleştirmek mümkündür. Her iki akciğerde de alt kısımlarında bulunurlar.
Fibröz alveolitli retiküler doku pürüzlü hale gelir, içinde teller oluşur, 0,5-2 cm çapında kistik aydınlanmalar oluşur. “Petek akciğer” resmini oluştururlar. Hastalık terminal evreye geldiğinde trakeanın sağa deviasyonu ve trakeomegali görülebilir. Aynı zamanda, hastaların %16'sında röntgen resminin normal aralıkta kalabileceğini uzmanlar dikkate almalıdır.
Bir hastada plevra patolojik sürece dahil olursa, intratorasik adenopati gelişir ve parankimal kalınlaşma fark edilir hale gelir, o zaman bu, kanserli bir tümör veya başka bir akciğer hastalığı ile ELISA'nın bir komplikasyonunu gösterebilir. Bir hastada aynı anda alveolit ve amfizem gelişirse, akciğer hacmi normal aralıkta kalabilir, hatta artabilir. Bu iki hastalığın kombinasyonunun bir başka tanısal işareti, akciğerlerin üst kısmındaki damar düzeninin zayıflamasıdır.

Yüksek çözünürlüklü bilgisayarlı tomografi sırasında doktorlar aşağıdaki belirtileri tespit eder:
Düzensiz doğrusal gölgeler.
Kistik berraklık.
"Buzlu cam" tipi akciğer alanlarının saydamlığının azaltıldığı odak odakları. Akciğerlere verilen hasar alanı% 30'dur, ancak artık yoktur.
Bronş duvarlarının kalınlaşması ve düzensizliği.
Akciğer parankiminin düzensizliği, traksiyon bronşektazisi. Akciğerlerin bazal ve subplevral bölgeleri en çok etkilenir.
BT verileri bir uzman tarafından değerlendirilirse teşhis %90 doğru olacaktır.
Bu çalışma, idiyopatik fibrozan alveolit ile benzer tabloya sahip diğer hastalıkları ayırt etmeyi mümkün kılar:
Kronik aşırı duyarlılık pnömonisi. Bu hastalıkta hastanın akciğerlerinde "hücresel" değişiklikler olmaz, santrilobüler nodüller fark edilir ve iltihabın kendisi akciğerlerin üst ve orta kısımlarında yoğunlaşır.
Asbestoz. Bu durumda, hasta plevral plaklar ve parankimal fibroz bantları geliştirir.
Deskuamatif interstisyel pnömoni. "Buzlu cam" tipi karartmalar uzatılacaktır.
Bilgisayarlı tomografiye göre hasta için prognoz yapmak mümkündür. Buzlu cam sendromu olan hastalar için daha iyi, retiküler değişiklikleri olan hastalar için daha kötü olacaktır. Karışık semptomları olan hastalar için orta dereceli bir prognoz endikedir.
Bunun nedeni, buzlu cam sendromlu hastaların glukokortikosteroid tedavisine daha iyi yanıt vermesidir, bu da YÇBT sırasındaki karakteristik belirtilerle yansıtılır. Artık doktorlar, bir prognoz oluştururken diğer yöntemlerden (bronşiyal ve alveolar lavaj, akciğer testleri, akciğer biyopsisi) daha çok bilgisayarlı tomografi verileriyle yönlendirilmektedir. Akciğer parankiminin patolojik sürece dahil olma derecesini değerlendirmeyi mümkün kılan bilgisayarlı tomografidir. Biyopsi, vücudun sadece belirli bir bölümünü incelemeyi mümkün kılarken.
Bronkoalveolar lavaj, patolojinin prognozunu, seyrini ve inflamasyonun varlığını belirlemeyi mümkün kıldığı için teşhis pratiğinden dışlanmamalıdır. ELISA ile yapılan lavajda eozinofil ve nötrofil sayısında artış bulunur. Aynı zamanda, bu semptom diğer akciğer dokusu hastalıklarının karakteristiğidir, bu nedenle önemi fazla tahmin edilmemelidir.
Lavajda yüksek düzeyde eozinofil bulunması, idiyopatik fibrozan alveolitin prognozunu kötüleştirir. Gerçek şu ki, bu tür hastalar genellikle kortikosteroid ilaçlarla tedaviye zayıf yanıt verir. Kullanımları nötrofil seviyesini düşürmeye izin verir, ancak eozinofil sayısı aynı kalır.
Lavaj sıvısında yüksek konsantrasyonlarda lenfositler bulunursa, bu olumlu bir prognoza işaret edebilir. Artışları genellikle vücudun kortikosteroidlerle tedaviye yeterli tepki vermesiyle ortaya çıktığı için.
Transbronşiyal biyopsi, yalnızca küçük bir doku alanı (en fazla 5 mm) elde etmenizi sağlar. Bu nedenle, çalışmanın bilgilendirici değeri azalır. Bu yöntem hasta için nispeten güvenli olduğu için hastalığın erken dönemlerinde uygulanmaktadır. Bir biyopsi, sarkoidoz, aşırı duyarlılık pnömonisi, kanserli tümörler, enfeksiyonlar, eozinofilik pnömoni, histositoz ve alveoler proteinoz gibi patolojileri dışlayabilir.
Belirtildiği gibi, açık tip bir biyopsi, ELISA'yı teşhis etmek için klasik bir yöntem olarak kabul edilir, doğru teşhis koymanıza izin verir, ancak bu yöntemi kullanarak patolojinin gelişimini ve gelecekteki tedaviye yanıtını tahmin etmek imkansızdır. Açık biyopsi torakoskopik biyopsi ile değiştirilebilir.
Bu çalışma benzer miktarda doku alınmasını içerir, ancak plevral boşluğun drenajının süresi çok uzun değildir. Bu da hastanın hastanede geçirdiği süreyi azaltır. Torakoskopik bir prosedürden kaynaklanan komplikasyonlar daha az yaygındır. Çalışmaların gösterdiği gibi, istisnasız tüm hastalara açık biyopsi reçete edilmesi önerilmez. Gerçekten hastaların sadece %11-12'si tarafından gereklidir, ancak artık gerekli değildir.
10. revizyonun uluslararası hastalık sınıflandırmasında ELISA, “J 84.9 – İnterstisyel pulmoner hastalık, tanımlanmamış” olarak tanımlanır.
Tanı şu şekilde formüle edilebilir:
ELISA, erken evre, 1. derece solunum yetmezliği.
ELISA "hücresel akciğer" aşamasında, 3. derece solunum yetmezliği, kronik kor pulmonale.
İdiyopatik fibrozan alveolit tedavisi
ELISA tedavisi için etkili yöntemler henüz geliştirilmemiştir. Ayrıca, hastalığın doğal seyrine ilişkin veriler çok az olduğundan, tedavi sonuçlarının etkinliği hakkında bir sonuca varmak zordur.
Tedavi, inflamatuar yanıtı azaltan ilaçların kullanımına dayanır. İnsan bağışıklık sistemini etkileyen ve iltihaplanmayı azaltmaya yardımcı olan kortikosteroidler ve sitostatikler kullanılır. Bu terapi, idiyopatik fibrozan alveolitin, fibrozis içeren kronik enflamasyon zemininde geliştiği varsayımıyla açıklanır. Bu reaksiyon baskılanırsa fibrotik değişikliklerin oluşması önlenebilir.
Tedavinin üç olası yolu vardır:
Sadece glukokortikosteroidlerle tedavi.
Azatioprin ile glukokortikosteroidlerle tedavi.
Siklofosfamid ile glukokortikosteroidlerle tedavi.
2000 yılında düzenlenen uluslararası fikir birliği, glukokortikosteroid monoterapisine kıyasla etkinlikleri lehine herhangi bir argüman olmamasına rağmen, tedavide son 2 rejimin kullanılmasını tavsiye etmektedir.
Günümüzde birçok doktor oral uygulama için glukokortikosteroidler yazmaktadır. Hastaların sadece %15-20'sinde olumlu sonuç elde etmek mümkünken. 50 yaşından küçük kişiler, çoğunlukla kadınlar, bronşlardan ve alveollerden gelen lavajda lenfosit değerleri artmışsa ve buzlu cam değişiklikleri de teşhis edilirse bu tür bir tedaviye daha iyi yanıt verir.
Tedavi en az altı ay devam etmelidir. Etkinliğini değerlendirmek için hastalığın semptomlarına, röntgen sonuçlarına ve diğer tekniklere dikkat edin. Tedavi sırasında, bu tür bir tedavi yüksek komplikasyon riski ile ilişkili olduğundan, hastanın refahını izlemek gerekir.
ELISA tedavisinde sitostatik kullanımına karşı çıkan bazı uzmanlar var. Bu tür bir tedaviyle komplikasyon olasılığının son derece yüksek olduğunu söyleyerek bunu haklı çıkarıyorlar. Bu özellikle Siklofosfamid kullanımı durumunda geçerlidir. En sık görülen yan etkisi pansitopenidir. Trombositler 100/ml'nin altına düşerse veya lenfositler 000/ml'nin altına düşerse, ilaçların dozu azaltılır.
Lökopeniye ek olarak, siklofosfamid ile tedavi, aşağıdaki gibi yan etkilerin gelişmesiyle ilişkilidir:
Mesane kanseri.
Hemorajik sistit.
Stomatit.
Sandalye bozukluğu.
Vücudun bulaşıcı hastalıklara karşı yüksek duyarlılığı.
Hastaya yine de sitostatik reçete edilmişse, genel bir analiz için her hafta kan bağışlaması gerekecektir (tedavinin başlamasından sonraki ilk 30 gün içinde). Daha sonra 1-2 günde 14-28 kez kan verilir. Tedavi Siklofosfamid kullanılarak yapılıyorsa, hasta her hafta analiz için idrar getirmelidir. Durumunu değerlendirmek ve idrarda kan görünümünü kontrol etmek önemlidir. Evde tedavide böyle bir kontrolün uygulanması zor olabilir, bu nedenle böyle bir terapi rejimi her zaman kullanılmaz.
Bilim adamları, interferon kullanımının idiyopatik fibrozan alveolit ile başa çıkmaya yardımcı olacağını umuyor. Akciğer dokusunun hücrelerinde fibroblastların ve matriks proteinin çimlenmesini engellerler.
Patolojiyi tedavi etmenin radikal bir yolu akciğer naklidir. Ameliyattan sonraki 3 yıl içinde hastaların hayatta kalma oranı %60'tır. Bununla birlikte, ELISA'lı birçok hasta yaşlıdır, bu nedenle böyle bir müdahaleyi tolere edemezler.
Komplikasyonların tedavisi
Hasta bir solunum yolu enfeksiyonu geliştirirse, antibiyotik ve antimikotik reçete edilir. Doktorlar, bu tür hastaların grip ve pnömokok enfeksiyonuna karşı aşılanmalarında ısrar ediyor. Pulmoner hipertansiyon ve dekompanse kronik kor pulmonale tedavisi ilgili protokollere göre gerçekleştirilir.
Hasta hipoksemi gösterirse, oksijen tedavisi gösterilir. Bu, nefes darlığını azaltmayı ve hastanın egzersiz toleransını artırmayı mümkün kılar.
Tahmin
İdiyopatik fibrozan alveoliti olan hastalarda prognoz kötüdür. Bu tür hastaların ortalama yaşam süresi 2,9 yılı geçmez.
Hasta kadınlarda, genç hastalarda prognoz biraz daha iyidir, ancak yalnızca hastalığın bir yıldan fazla sürmemesi şartıyla. Ayrıca vücudun glukokortikosteroidlerle tedaviye verdiği olumlu yanıtın prognozunu iyileştirir.
Çoğu zaman, hastalar solunum ve pulmoner kalp yetmezliğinden ölür. Bu komplikasyonlar ELISA'nın ilerlemesine bağlı olarak gelişir. Akciğer kanseri nedeniyle de ölümcül olabilir.









